 �ٴ�����
�ٴ�����
�ٴ����֣�
1.С�������ݿ�
(1)�����ʣ�����С�������ٷ�����δ���ƣ��ر���������ϵͳ������ȫ����ÿƽ������������ռ�е�Ѫ�������٣����С���ĵ��ڹ��ܼ���Һ�嶪ʧ�������Ծ��ϳ��˲�����Ժ�������ʹ��
��ˮ��Ѫ����ʧ�������ʧ��������ɵ�ȫ������Զ�ϳ���Ϊ�ء�С�������Ժ��ݿ˷�����Ҳ�ȳ��˸ߡ�һ����ԣ�С�������������10%�߾��з����ݿ˵Ŀ��ܡ����ϱ�����С�����������10%�����飬�ݿ˷�����Ϊ0.92%��10%��30%��Ϊ18.33%��30%��50%��Ϊ94.64%��˵��С�������ݿ˵ķ�������������������Ӷ����ӵġ��ݿ˵ķ�������С��������Ҳ�����й�ϵ������ԽС��������Խ�ߡ���ͷ�沿�����߸��������ݿˡ�������ʾ�����������С��10%����4���������ݿˣ�4��ȫ����ͷ�沿���ˣ������������С��ͷ�沿��֯���ɣ�Ѫ�˷ḻ��������������λ���ԣ�����ͷ�澱������Ҳ����������������ϰ���ȱ����ԭ�����¡�
(2)С�������ݿ˵��ص㼰�ٴ����֣�
��С�������ݿ˳��пڿʡ����ꡢŻ�¡����ٵȱ����⣬��������ɫ�ס����ȡ����ʡ��鴤����֫���䡢Ƥ����礣�ëϸѪ�ܳ�ӯ��Ӧ�ٻ�������ȫ�����ƣ����������ϰߣ������ϸ(������180��200��/min)��������ʱ�ɴ�60��/min���ϣ�Ѫѹ����(�����ⲻ����)��������������ۣ����ʼ������̶�Ѹ�ٳ��ֺ���ѭ��˥�߶�������
�ڷ�չ�죬Ԥ���ݿ�������Ҳ�ϳ��˸ߡ�
�ۻ����¶ȶ�С�������ݿ˵ķ�չ�����й�ϵ���������������ݿˡ�
��С�����˺������أ������ݿ˵ķ��겻�����Լ��𣬶�1��������С���ɸ���������������ʹ�䰲����Ӧ����Ϊ�ݿ�ȱ�����¿��֣�Ӧ���첹��Ѫ������
�����
С���ݿ�����Ҫ�������������٣����겻����Ƥ����ɫ�ı仯�������ʡ�����ֻ�ܲο�����ΪС������ʱ���ʺ����仯��Χ����ֻ�������۲�仯���ɲ�����ϼ�ֵ��С��ÿСʱ����������ÿ��������1ml�����Ƿ����ݿˡ�
С���ݿ�ʱ�ľ���״̬�仯������Ϊ���겻��������ͬ������ı���Ҳ������ͬ����1�������߶����Ϊ��˯������ή�ң���ʱ��Ī����Ϊ�ǰ����������Դ�����1�������߶����Ϊ�˷ܶ�����߷����İ����������궯�������Ժ���ת���˯��
������
С���ݿ�ʱ��Ƥ����ɫ�仯Ҳ�ȳ������ԣ�Ƥ���ף�����״��ëϸѪ�ܳ�ӯ������������仯Ѹ�١������ݿ˱�������Ƥ��������ѭ���仯�Ļָ��ֱȽϻ�����Ҫ�˽���Щ�ص㣬�����жϴ���������Һ���Ʋ���(������߹���)��
2.С�����˸�Ⱦ С�����˲���ŧ��֢������ŧ��֢����˻������ƣ�������ijЩ�ص��������£�
(1)�����ʣ�С�����˵�ȫ����Ⱦ��ŧ��֢�ʹ���ŧ��֢�ķ����ڡ������ʡ��²�ϸ�����������ͬ���������ʼ��������Ը��ڳ��ˡ���Ⱦ����������������Ҫԭ������ͳ����ʾ��С������ŧ��֢�ķ�������4.46%��ŧ��֢����������53.57%��ռ�������ʵ�51.72%����С����������ԭ���е���λ��
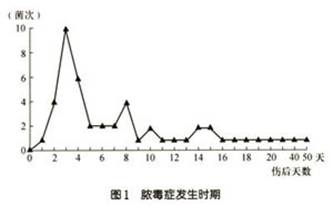
(2)ŧ��֢�ķ���ʱ�ڣ����η��������˺�10��������ռ52.5%��10���2���Ժ����ϵɢ��(ͼ1)��
�˺�10�����ڷ�����ŧ��֢������ŧ��֢�����ݿ˹�ϵ���У��ݿ�ȱ��ʹ�ڻ������ң�������ȫ���;ֲ��ķ���������ϸ�����������֯��������ֳ������ˮ�����ն���������Ѫ���������ŧ��֢�����⣬�����ݿˣ�����ˮ��ȱ����ͨ�����ߣ�ϸ��Ҳ��ͨ������������Ѫ��������ŧ��֢һ��Ƚ����أ�Ԥ��ϲ�˺�2��3�ܺ�ŧ��֢���������Խ��ͣ���Ϊ��ʱ�ֲ���ѿ�������ã��ֿ������Իָ����ִ���ҵ������������ֲƤ����ʱ��ŧ��֢���Ǵ��洦���������㷺�Ĵ��潹�����ܻ���������ֲƤʧ�����¡�
(3)ŧ��֢��ϸ�����ࣺ���²��Խ��ɫ���������ͭ�̼ٵ�������࣬����DZ�Ƥ��������ͳ����˾�������С���ͭ�̼ٵ��������µ�ŧ��֢���٣�������ϴ�(��50%)���˵ֿ������£�������ͭ�̼ٵ����������ŧ��֢��Ѫ�����ľ��־�������봴��ϸ��һ�£��봴�治һ���ߣ���ҪѰ�����β���ر��Ǿ����п����ܴ��ĸ�Ⱦ��
(4)С������ŧ��֢���ٴ��ص㼰��ϣ�
�����£�С�����˺����³����ߣ���˵������ղ�����Ϊŧ��֢��������ݣ���������Ȼ�����������40�����ϻ���Ȼ�½���36������������������塣������������������ŧ��֢�������صı��֣���ϸ�����Ը������Ը˾��Ӷࡣ
���������죺��С�������ʼ����ȶ����κδ̼�����ʹ�����죬��������Ϊ���ŧ��֢�����ݣ������ʳ�����Сʱ��160��/min���ϣ�Ӧ����ע�⡣������ʴ�180��200��/min���ϣ���ػ�������Ч���������н��ɲ�����������ϼ�ֵ�������������쳣���������������룬�����߿ɳ��ֱ����ɻ����ͣ���������������������������£���ʱ�������������ɣ���������ǰ�ı��֡�
�ۺ����������ı�����¡����ʱ仯����������壬�����ʸı��磬��ʼdz���죬�ɴ�50��60��/min������Ϊ�����ӳ��Ժ����������������Ȼ����ͣ�ٵȡ���ͷ�������ſں�����̧��������ʾŧ��֢�ѵ������ڡ�
�ܾ���֢״��6�������ڵ�Ӥ��������Ϊ��Ӧ�ٶۡ����ޡ���ʳ������ή�ҡ�ƣ�������鵭Į����˯�����ѻ����о��п��ֻ���ҹ���ߡ���ʱҲ�ɱ���Ϊ�˷ܡ����겻����ԭ�����Ŀ��֡����ա�ҡͷ����֫�Ҷ���������ϵ�ϸ���������ʡ�3�����϶�ͯ��ɳ��ֻþ������ӣ��Ⱥ�
��������̰ʳ�ȳ��˳�����ŧ��֢����֢״��Ҳ�б���Ϊ����
���״̬�ߡ�
������ϵͳ֢״���ϳ��˳����磬�����������Ϊ
������ʳ��ȱ������ʳ��Ż�¡�
��к��ÿ�����Σ�����ʮ���Σ����ϡ�������Һ�϶࣬������ŧѪ������ɼ�����Ѫϸ��������ϸ�������������������߿ɳ��ֳ�
�����
������ġ�θ���ţ�����
��ˮ�����ж���
��Ƥ�Ƥ��ٰߡ���Ѫ�㼰
ݡ�����Ƚϳ�������ŧ��֢ʱ���������ɫ
���������Ⱦ���������ɺ�����Ƥ��Ҷ����Ӥ������������Ϊ������
���������ʺ�筡����ϡ���̦�ƽ������ڻ���(
������)���ٽ���â�̡�
�ഴ��仯��С������ŧ��֢ʱ������仯�϶࣬�Ͽ졣����Ϊ���桢��������ˮ�ף�ŧ���Ѫ��˨������ѿ��֯�ۻࡢ�����滵���ߣ���������³�Ѫ����Ե���Խ�������ͣ�ͣ����治�ϼ�������߽ϳ��˶����������ڽ����˵�Ƥ�����ɳ��ֳ�Ѫ�Ի����ߣ���������ϸ���ܼ���Ѫ����Ĥ�ͼ����С������Ⱦ����ϸ����ͭ�̼ٵ�������������������ϸ������θ˾�����������ȣ�Ҳ���²��Խ��ɫ���������
 ����֢
����֢
����֢��С�����˳�������֢�����������ͬ����β�����֢�����������ܲ�ȫ�ȡ����������Ҫ������С���IJ���֢����������
1.���� С�����˺�һ�㶼�в�ͬ�̶ȵķ��գ�����39����ʮ�ֳ�����һ�㲻���ر������������³�����39���40�����ϣ���Ӧ������Է���ԭ����д����������������ƶ������ʡ�
���������������صĺ����
(1)��������С�����µ���������δ�������죬���ܸ������ش̼����������գ��䳣��ԭ�����£�
�ٴ����Ⱦ������Ϊ�ֲ���ʪ����ŧ���г�ζ�ȣ����ڴ��������Ե�
����֯����������Ϊ����ŧ��֢�����߿��Լ��������г�������Ϯ�Ը�Ⱦ��
��ŧ��֢������������������ճ���ŧ��֢������֢״֮һ���������⣬���������ŧ��֢�ı��֡�
�۴���������������ɢ�Ȳ������ر���������������Ϊ��¶�Ʒ������±���½�������ѿ���汩¶��Χ����Ҳ��������ա�
�ܻ�ҩ�ȣ���ҩ���̫��ɧ��̫�࣬���䴴������Ժ����������Է��ա������봴�洦�������Թ�ϵ�ĸ��ն�Ϊһ���ԡ�ͬ����ʪ���������Ҳ��������ա�
�ݻ����¶ȹ��ߣ������ļ��¶Ȼ����¹����йأ�Ӱ��С�����·�ɢ�������Ӥ����
�β���Ⱦ����ͬʱ�к�����֢״������ԡ��������β�ʪ�����ȣ�X��Ƭ������ϡ�
�ߺϲ������ˣ�Ӱ�����µ����������µ������Ը��գ�����ͷ������ʷ��
����Ѫ��Һ��Ӧ����Ϊһ���Ը��գ��ɳ���4��6h������ϵ����ѪҺ��Ⱦ��Һ����Ⱦ���г������ա�
������Է�Ӧ����ҩ�������
��
��ˮ�ȣ��������
��ˮʹ��ϸ��
��ˮ���¡��������⣬�пɳ��־��ʻ�
����������
��ˮ�Ժ�֢״���⣬�����½���
(2)���ƣ�
�ٲ������ƣ�Ӧ��Ը��ȵ�ԭ��������ƣ�����Ҫ���Ǽ�ǿԤ����
�ڽ��´�����Ϊ���ⷢ�����ʡ�
���������轵�£����ȳ��ڣ�������ˮ��ԡ�����к�սʱ�������ñ�ˮ���£���Ӧ����������ë����ϴ������ս��ʧ���ɲ���������ô�Ѫ�ܲ�λ���þƾ�ԡ��ֱ��Ƥ������Ϊֹ��Ҳ��������ˮ�೦��1����50��100ml��3����300��600ml����������ˮ�м���ˮ����ȩ����˾ƥ�֣����������ڷ���ͬ��ҩ�オ�¡�����С�����������ر��Ǵ������ʹ�����ȼ�Ҫ�ر����أ�����������࣬�������ѣ�ֻ������������Ч������ʱ�ſ���Ӧ��ҩ�オ�£��簢˾ƥ�֡�������˾ƥ�ֵȣ���Ҫ����ʹ�á���ҪʱҲ��Ӧ��С��������ҩ��(���ȱ�ີ�)��Ҳ����Ӧ��������Ƥ�ʼ��أ���������ɵȡ�
����ֹ������Ӧ�ã�С�����գ�������Ӥ����ͻ����գ����������ʡ����ԣ���Ӧ�����ȵ�ͬʱӦ����ֹ��ҩ��Է�ֹ���ʷ�����
2.���� ������С�����˺�Ĵ��Թ���ʧ�����ٴ�����С���Ĵ���Ƥ�ʷ����������ƣ���ϸ���ֻ�����ȫ������ʧ�����е���
����Ϊ�����е��Գ鴤Ϊ����������ָ�����У������3�����µ�Ӥ������������С������������ʳ����Ͼã���ʹ����֯����ȱ����������������Ϣ��������ɺ����IJ���ͣ��ֱ��Σ����������˱��뼰ʱ���ȡ�
(1)�����ʲ���Ƚϸ��ӣ�С�����˾��ʵij���ԭ�����£�
�ٸ��գ���6���µ�3������5���Ժ����ټ���һ���ڷ��տ�ʼʱ���������������ӱ�����л��⣬�ϳ��Ŀɴ�ʮ�����ӣ�������Сʱ���ϡ����ʻ������־��ָ�����������ϵͳ֢״������������һ�㲻����2��3�Σ����˾�ֹ�����а����������´η���ʱ�ٴη������ʡ�
���ж����Բ�����ŧ��֢���𡣾��ʷ���ǰ�з��ա�
��������겻���ȸ�Ⱦ�ж�֢״������ʱ����
������ͬʱ��ȫ����ǿֱ�����Գ鴤������
�����в��Ϸ������������߿ɳ������졣
��ˮ������ƽ�����ң��϶�������ظ�����
��ˮ(��Ѫ��)����Ѫ�ơ�ˮ�ж�(��Ѫ��)��
��Ѫ�������ж���ͪ�ж��ȣ��������ʡ�
��Ӫ����������ά����B1ȱ��(����)��ά����B6ȱ����
��Ѫѹ�Բ���С�����˺�ļ��Ը�Ѫѹ����֢�Ը�Ѫѹ�����������ʡ�
��ҩ���ж���������翹���ع����������˶������ж����л����ж��ȡ��Ȱ�ͪ����Ҳ�������ʡ�
���������粢����
���˷�����Ⱦ��Ѫ˨��
�Գ�Ѫ�������ڳ�Ѫ���Һ����Ĥ���ȡ�
(2)��ϣ���Ҫ�����ٴ�����֢״����ϲ������ѡ�����ʱ���ر�������֢״�����ͣ��ٴ�����ϴ���ʱ����һ��֫��鶯������һ��֫��鶯���Ϊ��һ��֫��鶯����ʱ�����ݳ�����һ��ڽǡ��۽dz鶯������ǿֱ�������ǹ����š���˱������й۲켰�緢����ͷ����ʱ���������Ҫ������ϸ����ϵͳ��鼰ȫ����죬�����۵�顢���������������ȡ���һ����Ӧ���Ӳ�����ϣ����ݲ�ʷ����������м���������ϣ��Ա�ʵʩ�������ơ�
(3)���Σ��ص�����Ԥ�����ؼ�������Կ��ܷ������ʵ���ԭ�����Ԥ�����罵�¡�����ŧ��֢�ͼ�ʱ����ˮ������ʺ�������ҡ����ѷ������ʣ�Ӧ��ʱ���ȡ�
�ټ��ȣ�ʹ�ÿ��������������棬�Է�ҧ���ಿ�������鴤ʱ��ϳ���������Ϣ��Ӧע�Ᵽ�ֺ���ͨ����ʩ���˹����������������������й۲�����������������Ҫʱ�ɸ��屴��(ɽ���˼�)��ǿ�ļ����������ɲ��(������)��������Ⱥ����˷ܼ����鴤����Ż����Ӧ�������ԡ��������Է�ֹ
�����Է���������Ҫ���Ʊ�����������ˡ�
��ֹ�������ʷ���ʮ��Σ������������ֹ����������������С��Ϲȣ��ڹء�ӿȪ��Ѩ��ǿ�̼���������ת�������߿ɼ�ʮ��Ѩ��Ѫ��
�����ӰٻᡢӿȪѨ�����ֹ����ݱ�����
ҩ��ֹ������ѡ��һ�ֻ�����Ӧ������ҩ����Ѹ��ֹ�������ͱ�����8��10mg/(kg����)����ע��������0.3mg/(kg����)����ע��ע��6��8h���ظ�Ӧ��1�Ρ�10%ˮ����ȩ50mg/(kg����)�������೦����ȩ0.1��0.2mg/(kg����)����5������ˮ�೦����ҩ���ÿ죬 2��3min������Ч���ȱ�ຼ����ຸ�0.5��1mg/(kg����)����ע�Σ���Ҫʱ��4��6h�ظ�Ӧ�á�����ͱ�����(��������)5mg/(kg����)������5%��10%������Һ��(100ml)����ÿ���Ӳ�����1ml���ٶȻ�������ע�䡣��ע��ʱ���緢�ֳ鴤ֹͣʱ������ֹͣע�䡣2.5%��������(����ͱ�����)10��15mg/(kg����)��������ˮϡ�ͳ�1%��2.5%��Һ����ע�䣬�����������300mg�����ҩ��ֹ��������ǿ�����ƺ�����ǿ�������ʹ�ã���������Ӥ����Ӧ���á�����Ӣ�ƣ�3��10mg/(kg��d)���ǿ���������ѡҩ�Ҳ���ñ�������20��50mg/(kg��d)��
����Ϣ�Ĵ�������������Ҫʱ���˹����������еͨ����
�ܲ���֢�Ĵ��������ʷ��������������ֹ��������ȱ������ˮ�ף���Ҫʱ�ɸ�20%��¶����25%ɽ�洼(1g/kg����)��Ҳ����20mg������
��ˮ���ơ�ͬʱ��Ӧ����ע��������Ĺ���״������ʱ�����Ҫ�Ĵ�����
�ݲ������ƣ��������ƣ��ǿ��ƾ��ʵĸ��������ǿ���洦�����������������������棬��������ŧ��Ѫ֢����ʱ����ˮ��������ҵȡ�
3.θ���������� ������С���н�Ϊ��������������3������С��������С�����������������ƣ�θ����������ϲ�������ܲ��㣬��С������������Ӫ���нϴ���������ϵͳ�������أ�ͬʱ������ϵͳ��δ��ȫ��θ���˶��������������ڹ���Ҳ���ȶ��������ܵ����̼�ʱ�����������������ҡ�
(1)����
�ٳ����Ⱦ����ŧ��֢������ŧ��֢���Ϻ�������Ⱦ�����Ⱦ��ɵ���
��к������Ҫ�����ڶ���Ӱ�������ڹ��ܣ�ʹ����ø�Ļ��Խ��ͣ�θ���˶�����ʧ�����¡�
�ڳ��ڸ�Ⱦ����Ҫ������ʳ���ʳ�߲������£������ϵ�ϸ������ɫ������������װ˾���ɳ�������θ˾����ɽ��볦�������������ĸ�Ⱦ����ʱ���ڳ���ʹ�ÿ����ض����³�����ϸ������֢(����ɫ����������ס�
����Գ�����)��
����ʳ���أ����˺�Ⱦʹʳ�����ˣ���������ʧ����������Ӥ���������ڼ�����Ӧ�˹�ι�������˺����Ĵ�������Ӫ����ʳ�����Ʋ���Ӧ��ιʳ����ȣ���Ӱ�����������գ����
��к��Ż�¡�
����������ҩ��Ӱ�졢��л�ϰ������������������־��ԭ������С����θ���������ҡ�����Ӫ�����㣬ʹθ����ˮ�ף�Ҳ�ɷ���
��к������ע����ǣ�����������ϵ���˺������ݿˡ���֢��ŧ��֢�Ȳ���֢�ı��֡�
(2)�ٴ����֣�������������֢״Ϊ������ʳ�����ˡ����ġ�Ż�¡����������ӣ����ʵ�������ϡ��״�����ζ���������Һ������ŧѪ�������д���֬��������ʳ�������������ϸ�������ߴ���������ʮ�Σ���ˮ���㡣Ż��Ƶ������ֳ�
��������ɰ���
��ˮ�����ж�����Ѫ�ص�һϵ��ˮ������ʺ�������ҡ����ڳ��ڶ��ص����գ�С�������ж�֢״���羫��ή�ҡ���˯���궯�������������ʡ�
������
(3)����
������Ԥ������������ƴ����Ⱦ�����������棬Ԥ��ŧ��֢����������֢�ȡ�����ι����ע����ʳ������������Ӫ������ʳ��ѡ��Ҫע��Ӫ����ֵ�����������ʺ���С�����������ܡ�
�ڲ������ƣ���������ԭ����ϵ������Ⱦ��Ӧ�������п����ء���ϸ������֢����Ӧ�����������ص�Ӧ�á�����ι����������Ӧ���Ծ�����
�ۺ���������ʳ�����ۺ���ԭ�������θ������ʧ������Ӧע����ʳ�ĵ��ڡ�
A.����ߣ�ѡ������������ʳ����ʵ�������ʳ����ţ������ˮ������ϡ�ͳ�1��1��1��2��1��3�����й۲������ʣ�����������������ƣ�����������ʳ����ţ�̵�Ũ�ȡ���δ����ת��Ӧ���Ƕ��ڽ�ʳ6��12h��ͬʱ������Һ��ά��Һ��IJ����Ӫ����ά�֡�
B.�ض��ߣ�Ӧ������ʳ���죬Ȼ���������ȴ����ʿ�ʼ����������ʳ������ϵӤ�����ȸ�������ϡ�͵�ţ�̣������ɱ�ƽʱ����1/3��1/2��ÿ4��6Сʱ1�Ρ������ˮ�֣�������ι��֮�䲹�㡣ţ��������֬��Ϊ�ѣ��ɼ���1%��2%����������ƺ���������ʳ�����ڽ�ʳ�ڼ�Ϊ��֤���ܵĹ�Ӧ�����Բ��侲��Ӫ��Һ��
��������ע����롢��ࡢ������ů����ǻ������ȷ��¼��������ע�����ˮ����������ҡ�
��ע�����ˮ��������ҡ�
4.�ɺ�����
���������Ⱦ �����С�����ɽ��ɫ���������һ���ⶾ�أ�������������������ֶ�����ʹ���������Ƥ�����ѣ�Ϊ�ɾ�������еĵڶ���������������Ϊ�������������
�������ۺ������IJ�ԭ���ɺ�����Ƥ����Ǵ��ۺ�����һ���֡������ֻ�Ա�Ƥ�Ŀ�����ϸ����ѡ���Ե�������Ƥ����������εĽṹ����
(1)�ٴ����֣�
�����£�ͻ����ȣ�����39��40�档
��Ƥ�����1��3������ڴ��ܵĽ���Ƥ������Ƥ��Ժ�Ѹ����ɢ��ȫ����Ƥ��Ϊ������ϸС�����С1mm���ҡ�������ƽ������¡����֮�Ըдֲڡ�Ƥ����ܣ��ձ鷢�죬ѹ֮����ʱ��ɫ�������Ӻ�ָ�ԭ״����ʱ�沿��ȫ�����죬���ڴ������Բס������Ƥ�����ʣ�����Ƥ��м������Ƥ��������Ƥ�����ܣ�������Ѫ��ѹ֮����ɫ������С��״�������ںϣ�����
ݡ������Ƥ��һ�����1��2�죬�4��5�죬���������ɷ������ֱ��������ȫ����Ϊֹ����ݮ���ټ�������ֻ����ζ�ٴִ�������ɺ��Ȳ�ͬ��
���ж�֢״�����и����⣬������˯�������߿�
�������ʡ�ȫ��֢״��ŧ��֢��֢״�ᣬ����һ���ɺ��ȵ��ж�֢״���ء�
���ʲ�֢״��һ����ᣬ�������º�����֢״��
�ݴ���ı䣺����ʱ�ɼ������Ⱦ���ء���Ƥ����ͣ�ͣ��ɳ���ʴ�Ը�Ⱦ���С������������֡�
�����飺��ϸ��(10��20)��109/L���ϣ��ʲ�δ�����������������������н��ɫ�������������
(2)Ԥ�������ɫ
���������Ⱦ�ܹ��õ���ʱ���ƣ���Ԥ�����ã��Ҷ�����������Ȳ���֢��
(3)���ƣ�
��ȫ��ѡ����Ч�����ء�
�ڼ�ǿ���洦���������ȾԴ��������İ취�����ǿ������������࣬��ʱ�����档
�����ֲ�ԭ�����״�����Ӧע���������룬��ֹ�����Ⱦ��
��С���ֿ����ͣ�����֢��Ҫ�跨�����ֿ�����
5.ŧƤ���ʹ������� С��Ƥ���ֿ����ͣ�ƽʱ��������������Ȼ�ŧ���ĸ�Ⱦ�������˺������ϵĴ������ֲƤ�����Ƥ���������ֿ������ͣ��Ҵ���ϸ�����࣬�粻�ú���ϴ�ͱ�����������ɦץ���·�ĥ�ƶ��¸�Ⱦ��ɢ����ɹ㷺��ŧƤ�
����ȴ��棬�д��Ƥ�������д���ϸ������������Ƥ֬�ٵķ��ڣ�����������������Ϻ��γ�����ŧ�ף����ò������������ƣ����γɾ����������������γɣ����漫��������
�����������ټ�ǿ��ϴ���ֲ��������п����أ����Ƹ�Ⱦ��ȫ����ҩЧ���������ԡ��ڶԷ�����Ⱦ֮������ֻ�г����г�����ֲ�к�ƤƬ�����ܳ����������۶���3�ܻ���������������ȴ��棬��������ֲƤ�����������ȴ�������
6.��������Ѫ ΪС�������������֢֮һ�����߽�DZѪ���ԣ����߿�ŻѪ��
��Ѫ�������ݿˡ���������Ѫ��λ��Ϊ���������κβ�λ������θʮ��ָ���Ӷࡣ��������Ϊ�Ĥ��dz���á����߽���ľ����������ƶ�����������ȫ���������ף������Ϊ��������������˺�1�����ڣ�2��3�ܶ����
(1)�ٴ��ص㼰��ϣ�
���ٴ��ص㣺���������ŻѪ���������߿�����Ѫ�������ݿˡ���
���������ݿ��Ѿ������С�����ԭ��Ѫѹ�½����ϸ����Ѫ�쵰�Ľϴ���Ƚ���ʱ��Ҫ������������Ѫ�Ŀ��ܡ�
�������飺A.θ�����Ͷ���������Ѫ��ϼ�ֵ����B.����ƽƬ�ɼ���ǻ�����������壬��������������ϡ���άθ������θ��ʮ��ָ����һ�ο���ȷ��Ѫ��λ����Ѫ���ʣ�������θ����ֹѪ�����ü��⡢��������ҩֹѪ�������д��������ã�C.ѡ����Ѫ����Ӱ������Ҫ��θ��θ�С�θʮ��ָ��������ϵĤ�϶���ѡ����Ѫ����Ӱ��
(2)���ƣ�һ�����ڿ����ƶ��ܿ��Ʋ����������������Ѫ����������
�ٷ��������ƣ�A.����Ѫ�������˰�������Ҫʱ������ҩ�����Ѫ��Ӧ������Ѫ��Һ��B.�к�θ��ͱ���θ�Ĥ���������������dz���֮ҩ�����������к�θ�ᣬ���б���θ�Ĥ��������ֹѪ���á������涡(��������)����θ��ͱ���θ�Ĥ�����Ӧ�ð�������(������)��������Ȱ���ֹѪ��C.ֹѪҩ��ѡ��ά����K���ӻ��Ұ�(ֹѪ��)�������Ҷ��ѹ�ء����ϰ�ҩ������ø(��ֹѪ)����Ѫø�ȡ���ʹ�ô����Ҷ��0.5U/kg������5%��������Һ250ml�о��Σ�2��/d�����ת�ƺ������4��7�졣
���������ƣ������ڿ����Ʒ�����Ѫ�����ѳ��ֳ�Ѫ���ݿˣ���������Ѫ�����ȶ�Ѫѹ���������Ѫ�ϲ�������Ӧ������������ʽ����θ��ȫ�г���θ�ճ��Ǻϣ����������жϣ���ʱ���е�������ֹѪ������
7.��ˮ�� ��ˮ�ɷ��������˺��κ�ʱ�ڣ���������ݿ��ڣ�����֯ˮ�ף���Һ�������ݿ�ȱ�����йء�
(1)����
����Һ���������˺�ëϸѪ��ͨ�����ߣ���������֯ˮ�ס�ͷ��������������ˣ��ֲ�ѹ��ʹ�Ծ��������ϰ��ɵ�����ʵ��ˮ�ס�
�ڲ�Һ���������˺�������ز�Һ���ر���ಹ��ˮ�֣���������������ε�ˮ�֣����ϸ����Һ����ѹ��Ѫ����Ũ��ϡ�����½�������Ϊά��ϸ������Һ��ѹ��ƽ�⣬ϸ����Һ����ϸ���ڣ���Ѫ����ͨ��Ѫ�������ٶ������¶�ʱ������ϸ��ˮ�ֹ��������ˮ�ס�
��С�������ٷ���δ���죬Ѫ�ܴ���ϸ�����϶�ϳ���С��ˮ�ָ���ת������֯��϶��ϸ���ڡ�
�����ж������ж�ʱ�������ӽ���ϸ������������Ӧ�ݳ�ϸ���⣬ʹ�����ӡ������Ӽ�ˮ�ֽ���ϸ���ڣ�����ˮ�ס�
���������ж�ʱ��CO
2�����ʹѪ������ͨ�����ӣ�ʹһЩ����������絰�Ⱦ���������֯��϶�������ˮ�ס�
��ȱ��������ȱ����������л��ǿ����ϸ���Ʊù��ܽ��ͣ�Na����Cl-��ˮ�ֽ���ϸ���ڣ���ϸ��Ĥ��λ���ά�֣���������ϸ��ˮ�ס�
���ж�����һ����̼���������������͵��º�ϸ��Я�������½�����ʧ��ȱ������ֱ�Ӷ���ϸ������������֯ˮ�ס�
�����������˺ϲ������ˣ������ڳ�Ѫ����Ⱦ�ȣ������л���ң���
����Ѫ֢���͵���Ѫ֢����֢��������Ѫ�ȣ�����ȱ������ϸ��ͨ����ǿ��������ˮ�ס�
(2)�ٴ���������ϣ���Ҫ����Ϊ����֢״��
�����ڶ�Ϊ��˯�����鵭Į����Ӧ�ٶۻ��겻�����鴤������Ż�£������ݿ˻�����������������֢״ʱӦ�ر�ע�⡣
������ָ���ı仯�������ʱ�����
���ɲ��������ȡ������������������Ѫѹ�����߿�����ˮ��������������ϸ�������ʿ졢���롢��������������̾��ʽ�����������ͣ��Ѫѹ�½���Ӧ�������Ŀ��ܡ�
��ͫ�ı䣺��ʾ�Ը���������ѹ������˫��ͫ��ɢ����С��仯������
(3)���ƣ�
��
��ˮ�Ʒ�����ˮ��һ����ϣ�Ӧ��
��ˮ���ƣ���Ӧע��������˲��˽�Ѫ�������������
��ˮ������
��ˮ���ƣ�ʹ�ݿ�ʱ��Һ�����ڵ��Ŷ�������ˮ�ס�A.�������������20%��¶����25%ɽ�洼������0.5��1g/(kg����)��2��4��/d��Ҳ�ɸ���50%��������Һ��B.25%��Ѫ�����ע��ֱ�Ӳ���Ѫ����Ѹ�����Ѫ��������ѹ�������ϴ�ʱ������
��ˮ���ã���������ˮ�װ�͵���Ѫ֢�ߡ�C.��������������֢״�ġ�ˮ�ж�����Ѫ���Ƶ���120mmol/L�ɸ���2.5%��5%(����3%)������ˮ��һ������5��10ml/kg����ʼ�ȸ�1/3��1/2����Ȼ���ٸ�����־���ķι��ܺ�Ѫ��Na
�����������ÿ��������12ml�����ѪNa
��10mmol/L��D.�������������ף�����1��2mg/(kg����)�������Ӧ�ã�����Эͬ������ѹ�����������������E.
��ˮ�Ʒ�ͬʱҪ����Һ������ˮ�����롣
��ˮ�����У�Ӧע���������ʺ�ˮ��ƽ�⡣�������ݿ�ʱ��Ӧ�Ⱦ����ݿˡ��ϲ���������˥�ߣ�Ҫ����Һ�����������˲���������������м��������á����Ĺ��ܲ�ȫ�ߣ����������������������Ӧ�����ס���������ȡ������������ָ��������ٴ�֢״���ƺɼ�����ȥ
��ˮ�����Է�������������
�ڲ������ƣ�Ӧ�����ݿˡ����ж���ȱ������Ⱦ��ˮ����ʼ������ж��Ȳ���
�ۼ������ƣ����Խ���ëϸѪ��ͨ�ԣ��ָ�Ѫ�����ϼ���������ͨ�����ƴ����Ҷ���ڿ������أ��ﵽ������ˮ��Ŀ�ģ���
��ˮ����ҩ���Ӧ��ʱЧ�����ѡ����õ�������1��2.5mg/�Σ�1��2��/d��ע��ע�����⻯�ɵ���5��10mg/kg���ط�2�ξ��Ρ�
�ܱ��ֺ�����ͨ���;���ȱ���������������ߣ�����������ܻ������п����ǵ��ܸ������ι����ϰ����к���������������������ȱ������Ѫ��ͨ�ԡ�
��Ӧ�ôٽ�ϸ����лҩ����ƺ�ά����ϸ����л���ɸ���ά���أ�ATP��ϸ��ɫ��C�������ǵȡ�
��֢�������緳��鴤����ֹʹҩ�����ð��������ͱ�����(³������)����Ҫʱ�趬�ߺϼ������ȸ����������µȡ�
 ���
���
��ϣ�
�����£�С�����˺����³����ߣ���˵������ղ�����Ϊŧ��֢��������ݣ���������Ȼ�����������40�����ϻ���Ȼ�½���36������������������塣������������������ŧ��֢�������صı��֣���ϸ�����Ը������Ը˾��Ӷࡣ
���������죺��С�������ʼ����ȶ����κδ̼�����ʹ�����죬��������Ϊ���ŧ��֢�����ݣ������ʳ�����Сʱ��160��/min���ϣ�Ӧ����ע�⡣������ʴ�180��200��/min���ϣ���ػ�������Ч���������н��ɲ�����������ϼ�ֵ�������������쳣���������������룬�����߿ɳ��ֱ����ɻ����ͣ���������������������������£���ʱ�������������ɣ���������ǰ�ı��֡�
�ۺ����������ı�����¡����ʱ仯����������壬�����ʸı��磬��ʼdz���죬�ɴ�50��60��/min������Ϊ�����ӳ��Ժ����������������Ȼ����ͣ�ٵȡ���ͷ�������ſں�����̧��������ʾŧ��֢�ѵ������ڡ�
�ܾ���֢״��6�������ڵ�Ӥ��������Ϊ��Ӧ�ٶۡ����ޡ���ʳ������ή�ҡ�ƣ�������鵭Į����˯�����ѻ����о��п��ֻ���ҹ���ߡ���ʱҲ�ɱ���Ϊ�˷ܡ����겻����ԭ�����Ŀ��֡����ա�ҡͷ����֫�Ҷ���������ϵ�ϸ���������ʡ�3�����϶�ͯ��ɳ��ֻþ������ӣ��Ⱥ�
��������̰ʳ�ȳ��˳�����ŧ��֢����֢״��Ҳ�б���Ϊ����
���״̬�ߡ�
������ϵͳ֢״���ϳ��˳����磬�����������Ϊ
������ʳ��ȱ������ʳ��Ż�¡�
��к��ÿ�����Σ�����ʮ���Σ����ϡ�������Һ�϶࣬������ŧѪ������ɼ�����Ѫϸ��������ϸ�������������������߿ɳ��ֳ�
�����
������ġ�θ���ţ�����
��ˮ�����ж���
��Ƥ�Ƥ��ٰߡ���Ѫ�㼰
ݡ�����Ƚϳ�������ŧ��֢ʱ���������ɫ
���������Ⱦ���������ɺ�����Ƥ��Ҷ����Ӥ������������Ϊ������
���������ʺ�筡����ϡ���̦�ƽ������ڻ���(
������)���ٽ���â�̡�
�ഴ��仯��С������ŧ��֢ʱ������仯�϶࣬�Ͽ졣����Ϊ���桢��������ˮ�ף�ŧ���Ѫ��˨������ѿ��֯�ۻࡢ�����滵���ߣ���������³�Ѫ����Ե���Խ�������ͣ�ͣ����治�ϼ�������߽ϳ��˶����������ڽ����˵�Ƥ�����ɳ��ֳ�Ѫ�Ի����ߣ���������ϸ���ܼ���Ѫ����Ĥ�ͼ����С������Ⱦ����ϸ����ͭ�̼ٵ�������������������ϸ������θ˾�����������ȣ�Ҳ���²��Խ��ɫ���������
����֢��С�����˳�������֢�����������ͬ����β�����֢�����������ܲ�ȫ�ȡ����������Ҫ������С���IJ���֢����������
1.���� С�����˺�һ�㶼�в�ͬ�̶ȵķ��գ�����39����ʮ�ֳ�����һ�㲻���ر������������³�����39���40�����ϣ���Ӧ������Է���ԭ����д����������������ƶ������ʡ�
���������������صĺ����
(1)��������С�����µ���������δ�������죬���ܸ������ش̼����������գ��䳣��ԭ�����£�
�ٴ����Ⱦ������Ϊ�ֲ���ʪ����ŧ���г�ζ�ȣ����ڴ��������Ե�
����֯����������Ϊ����ŧ��֢�����߿��Լ��������г�������Ϯ�Ը�Ⱦ��
��ŧ��֢������������������ճ���ŧ��֢������֢״֮һ���������⣬���������ŧ��֢�ı��֡�
�۴���������������ɢ�Ȳ������ر���������������Ϊ��¶�Ʒ������±���½�������ѿ���汩¶��Χ����Ҳ��������ա�
�ܻ�ҩ�ȣ���ҩ���̫��ɧ��̫�࣬���䴴������Ժ����������Է��ա������봴�洦�������Թ�ϵ�ĸ��ն�Ϊһ���ԡ�ͬ����ʪ���������Ҳ��������ա�
�ݻ����¶ȹ��ߣ������ļ��¶Ȼ����¹����йأ�Ӱ��С�����·�ɢ�������Ӥ����
�β���Ⱦ����ͬʱ�к�����֢״������ԡ��������β�ʪ�����ȣ�X��Ƭ������ϡ�
�ߺϲ������ˣ�Ӱ�����µ����������µ������Ը��գ�����ͷ������ʷ��
����Ѫ��Һ��Ӧ����Ϊһ���Ը��գ��ɳ���4��6h������ϵ����ѪҺ��Ⱦ��Һ����Ⱦ���г������ա�
������Է�Ӧ����ҩ�������
��
��ˮ�ȣ��������
��ˮʹ��ϸ��
��ˮ���¡��������⣬�пɳ��־��ʻ�
����������
��ˮ�Ժ�֢״���⣬�����½���
(2)���ƣ�
�ٲ������ƣ�Ӧ��Ը��ȵ�ԭ��������ƣ�����Ҫ���Ǽ�ǿԤ����
�ڽ��´�����Ϊ���ⷢ�����ʡ�
���������轵�£����ȳ��ڣ�������ˮ��ԡ�����к�սʱ�������ñ�ˮ���£���Ӧ����������ë����ϴ������ս��ʧ���ɲ���������ô�Ѫ�ܲ�λ���þƾ�ԡ��ֱ��Ƥ������Ϊֹ��Ҳ��������ˮ�೦��1����50��100ml��3����300��600ml����������ˮ�м���ˮ����ȩ����˾ƥ�֣����������ڷ���ͬ��ҩ�オ�¡�����С�����������ر��Ǵ������ʹ�����ȼ�Ҫ�ر����أ�����������࣬�������ѣ�ֻ������������Ч������ʱ�ſ���Ӧ��ҩ�オ�£��簢˾ƥ�֡�������˾ƥ�ֵȣ���Ҫ����ʹ�á���ҪʱҲ��Ӧ��С��������ҩ��(���ȱ�ີ�)��Ҳ����Ӧ��������Ƥ�ʼ��أ���������ɵȡ�
����ֹ������Ӧ�ã�С�����գ�������Ӥ����ͻ����գ����������ʡ����ԣ���Ӧ�����ȵ�ͬʱӦ����ֹ��ҩ��Է�ֹ���ʷ�����
2.���� ������С�����˺�Ĵ��Թ���ʧ�����ٴ�����С���Ĵ���Ƥ�ʷ����������ƣ���ϸ���ֻ�����ȫ������ʧ�����е���
����Ϊ�����е��Գ鴤Ϊ����������ָ�����У������3�����µ�Ӥ������������С������������ʳ����Ͼã���ʹ����֯����ȱ����������������Ϣ��������ɺ����IJ���ͣ��ֱ��Σ����������˱��뼰ʱ���ȡ�
(1)�����ʲ���Ƚϸ��ӣ�С�����˾��ʵij���ԭ�����£�
�ٸ��գ���6���µ�3������5���Ժ����ټ���һ���ڷ��տ�ʼʱ���������������ӱ�����л��⣬�ϳ��Ŀɴ�ʮ�����ӣ�������Сʱ���ϡ����ʻ������־��ָ�����������ϵͳ֢״������������һ�㲻����2��3�Σ����˾�ֹ�����а����������´η���ʱ�ٴη������ʡ�
���ж����Բ�����ŧ��֢���𡣾��ʷ���ǰ�з��ա�
��������겻���ȸ�Ⱦ�ж�֢״������ʱ����
������ͬʱ��ȫ����ǿֱ�����Գ鴤������
�����в��Ϸ������������߿ɳ������졣
��ˮ������ƽ�����ң��϶�������ظ�����
��ˮ(��Ѫ��)����Ѫ�ơ�ˮ�ж�(��Ѫ��)��
��Ѫ�������ж���ͪ�ж��ȣ��������ʡ�
��Ӫ����������ά����B1ȱ��(����)��ά����B6ȱ����
��Ѫѹ�Բ���С�����˺�ļ��Ը�Ѫѹ����֢�Ը�Ѫѹ�����������ʡ�
��ҩ���ж���������翹���ع����������˶������ж����л����ж��ȡ��Ȱ�ͪ����Ҳ�������ʡ�
���������粢����
���˷�����Ⱦ��Ѫ˨��
�Գ�Ѫ�������ڳ�Ѫ���Һ����Ĥ���ȡ�
(2)��ϣ���Ҫ�����ٴ�����֢״����ϲ������ѡ�����ʱ���ر�������֢״�����ͣ��ٴ�����ϴ���ʱ����һ��֫��鶯������һ��֫��鶯���Ϊ��һ��֫��鶯����ʱ�����ݳ�����һ��ڽǡ��۽dz鶯������ǿֱ�������ǹ����š���˱������й۲켰�緢����ͷ����ʱ���������Ҫ������ϸ����ϵͳ��鼰ȫ����죬�����۵�顢���������������ȡ���һ����Ӧ���Ӳ�����ϣ����ݲ�ʷ����������м���������ϣ��Ա�ʵʩ�������ơ�
(3)���Σ��ص�����Ԥ�����ؼ�������Կ��ܷ������ʵ���ԭ�����Ԥ�����罵�¡�����ŧ��֢�ͼ�ʱ����ˮ������ʺ�������ҡ����ѷ������ʣ�Ӧ��ʱ���ȡ�
�ټ��ȣ�ʹ�ÿ��������������棬�Է�ҧ���ಿ�������鴤ʱ��ϳ���������Ϣ��Ӧע�Ᵽ�ֺ���ͨ����ʩ���˹����������������������й۲�����������������Ҫʱ�ɸ��屴��(ɽ���˼�)��ǿ�ļ����������ɲ��(������)��������Ⱥ����˷ܼ����鴤����Ż����Ӧ�������ԡ��������Է�ֹ
�����Է���������Ҫ���Ʊ�����������ˡ�
��ֹ�������ʷ���ʮ��Σ������������ֹ����������������С��Ϲȣ��ڹء�ӿȪ��Ѩ��ǿ�̼���������ת�������߿ɼ�ʮ��Ѩ��Ѫ��
�����ӰٻᡢӿȪѨ�����ֹ����ݱ�����
ҩ��ֹ������ѡ��һ�ֻ�����Ӧ������ҩ����Ѹ��ֹ�������ͱ�����8��10mg/(kg����)����ע��������0.3mg/(kg����)����ע��ע��6��8h���ظ�Ӧ��1�Ρ�10%ˮ����ȩ50mg/(kg����)�������೦����ȩ0.1��0.2mg/(kg����)����5������ˮ�೦����ҩ���ÿ죬 2��3min������Ч���ȱ�ຼ����ຸ�0.5��1mg/(kg����)����ע�Σ���Ҫʱ��4��6h�ظ�Ӧ�á�����ͱ�����(��������)5mg/(kg����)������5%��10%������Һ��(100ml)����ÿ���Ӳ�����1ml���ٶȻ�������ע�䡣��ע��ʱ���緢�ֳ鴤ֹͣʱ������ֹͣע�䡣2.5%��������(����ͱ�����)10��15mg/(kg����)��������ˮϡ�ͳ�1%��2.5%��Һ����ע�䣬�����������300mg�����ҩ��ֹ��������ǿ�����ƺ�����ǿ�������ʹ�ã���������Ӥ����Ӧ���á�����Ӣ�ƣ�3��10mg/(kg��d)���ǿ���������ѡҩ�Ҳ���ñ�������20��50mg/(kg��d)��
����Ϣ�Ĵ�������������Ҫʱ���˹����������еͨ����
�ܲ���֢�Ĵ��������ʷ��������������ֹ��������ȱ������ˮ�ף���Ҫʱ�ɸ�20%��¶����25%ɽ�洼(1g/kg����)��Ҳ����20mg������
��ˮ���ơ�ͬʱ��Ӧ����ע��������Ĺ���״������ʱ�����Ҫ�Ĵ�����
�ݲ������ƣ��������ƣ��ǿ��ƾ��ʵĸ��������ǿ���洦�����������������������棬��������ŧ��Ѫ֢����ʱ����ˮ��������ҵȡ�
3.θ���������� ������С���н�Ϊ��������������3������С��������С�����������������ƣ�θ����������ϲ�������ܲ��㣬��С������������Ӫ���нϴ���������ϵͳ�������أ�ͬʱ������ϵͳ��δ��ȫ��θ���˶��������������ڹ���Ҳ���ȶ��������ܵ����̼�ʱ�����������������ҡ�
(1)����
�ٳ����Ⱦ����ŧ��֢������ŧ��֢���Ϻ�������Ⱦ�����Ⱦ��ɵ���
��к������Ҫ�����ڶ���Ӱ�������ڹ��ܣ�ʹ����ø�Ļ��Խ��ͣ�θ���˶�����ʧ�����¡�
�ڳ��ڸ�Ⱦ����Ҫ������ʳ���ʳ�߲������£������ϵ�ϸ������ɫ������������װ˾���ɳ�������θ˾����ɽ��볦�������������ĸ�Ⱦ����ʱ���ڳ���ʹ�ÿ����ض����³�����ϸ������֢(����ɫ����������ס�
����Գ�����)��
����ʳ���أ����˺�Ⱦʹʳ�����ˣ���������ʧ����������Ӥ���������ڼ�����Ӧ�˹�ι�������˺����Ĵ�������Ӫ����ʳ�����Ʋ���Ӧ��ιʳ����ȣ���Ӱ�����������գ����
��к��Ż�¡�
����������ҩ��Ӱ�졢��л�ϰ������������������־��ԭ������С����θ���������ҡ�����Ӫ�����㣬ʹθ����ˮ�ף�Ҳ�ɷ���
��к������ע����ǣ�����������ϵ���˺������ݿˡ���֢��ŧ��֢�Ȳ���֢�ı��֡�
(2)�ٴ����֣�������������֢״Ϊ������ʳ�����ˡ����ġ�Ż�¡����������ӣ����ʵ�������ϡ��״�����ζ���������Һ������ŧѪ�������д���֬��������ʳ�������������ϸ�������ߴ���������ʮ�Σ���ˮ���㡣Ż��Ƶ������ֳ�
��������ɰ���
��ˮ�����ж�����Ѫ�ص�һϵ��ˮ������ʺ�������ҡ����ڳ��ڶ��ص����գ�С�������ж�֢״���羫��ή�ҡ���˯���궯�������������ʡ�
������
(3)����
������Ԥ������������ƴ����Ⱦ�����������棬Ԥ��ŧ��֢����������֢�ȡ�����ι����ע����ʳ������������Ӫ������ʳ��ѡ��Ҫע��Ӫ����ֵ�����������ʺ���С�����������ܡ�
�ڲ������ƣ���������ԭ����ϵ������Ⱦ��Ӧ�������п����ء���ϸ������֢����Ӧ�����������ص�Ӧ�á�����ι����������Ӧ���Ծ�����
�ۺ���������ʳ�����ۺ���ԭ�������θ������ʧ������Ӧע����ʳ�ĵ��ڡ�
A.����ߣ�ѡ������������ʳ����ʵ�������ʳ����ţ������ˮ������ϡ�ͳ�1��1��1��2��1��3�����й۲������ʣ�����������������ƣ�����������ʳ����ţ�̵�Ũ�ȡ���δ����ת��Ӧ���Ƕ��ڽ�ʳ6��12h��ͬʱ������Һ��ά��Һ��IJ����Ӫ����ά�֡�
B.�ض��ߣ�Ӧ������ʳ���죬Ȼ���������ȴ����ʿ�ʼ����������ʳ������ϵӤ�����ȸ�������ϡ�͵�ţ�̣������ɱ�ƽʱ����1/3��1/2��ÿ4��6Сʱ1�Ρ������ˮ�֣�������ι��֮�䲹�㡣ţ��������֬��Ϊ�ѣ��ɼ���1%��2%����������ƺ���������ʳ�����ڽ�ʳ�ڼ�Ϊ��֤���ܵĹ�Ӧ�����Բ��侲��Ӫ��Һ��
��������ע����롢��ࡢ������ů����ǻ������ȷ��¼��������ע�����ˮ����������ҡ�
��ע�����ˮ��������ҡ�
4.�ɺ�����
���������Ⱦ �����С�����ɽ��ɫ���������һ���ⶾ�أ�������������������ֶ�����ʹ���������Ƥ�����ѣ�Ϊ�ɾ�������еĵڶ���������������Ϊ�������������
�������ۺ������IJ�ԭ���ɺ�����Ƥ����Ǵ��ۺ�����һ���֡������ֻ�Ա�Ƥ�Ŀ�����ϸ����ѡ���Ե�������Ƥ����������εĽṹ����
(1)�ٴ����֣�
�����£�ͻ����ȣ�����39��40�档
��Ƥ�����1��3������ڴ��ܵĽ���Ƥ������Ƥ��Ժ�Ѹ����ɢ��ȫ����Ƥ��Ϊ������ϸС�����С1mm���ҡ�������ƽ������¡����֮�Ըдֲڡ�Ƥ����ܣ��ձ鷢�죬ѹ֮����ʱ��ɫ�������Ӻ�ָ�ԭ״����ʱ�沿��ȫ�����죬���ڴ������Բס������Ƥ�����ʣ�����Ƥ��м������Ƥ��������Ƥ�����ܣ�������Ѫ��ѹ֮����ɫ������С��״�������ںϣ�����
ݡ������Ƥ��һ�����1��2�죬�4��5�죬���������ɷ������ֱ��������ȫ����Ϊֹ����ݮ���ټ�������ֻ����ζ�ٴִ�������ɺ��Ȳ�ͬ��
���ж�֢״�����и����⣬������˯�������߿�
�������ʡ�ȫ��֢״��ŧ��֢��֢״�ᣬ����һ���ɺ��ȵ��ж�֢״���ء�
���ʲ�֢״��һ����ᣬ�������º�����֢״��
�ݴ���ı䣺����ʱ�ɼ������Ⱦ���ء���Ƥ����ͣ�ͣ��ɳ���ʴ�Ը�Ⱦ���С������������֡�
�����飺��ϸ��(10��20)��109/L���ϣ��ʲ�δ�����������������������н��ɫ�������������
(2)Ԥ�������ɫ
���������Ⱦ�ܹ��õ���ʱ���ƣ���Ԥ�����ã��Ҷ�����������Ȳ���֢��
(3)���ƣ�
��ȫ��ѡ����Ч�����ء�
�ڼ�ǿ���洦���������ȾԴ��������İ취�����ǿ������������࣬��ʱ�����档
�����ֲ�ԭ�����״�����Ӧע���������룬��ֹ�����Ⱦ��
��С���ֿ����ͣ�����֢��Ҫ�跨�����ֿ�����
5.ŧƤ���ʹ������� С��Ƥ���ֿ����ͣ�ƽʱ��������������Ȼ�ŧ���ĸ�Ⱦ�������˺������ϵĴ������ֲƤ�����Ƥ���������ֿ������ͣ��Ҵ���ϸ�����࣬�粻�ú���ϴ�ͱ�����������ɦץ���·�ĥ�ƶ��¸�Ⱦ��ɢ����ɹ㷺��ŧƤ�
����ȴ��棬�д��Ƥ�������д���ϸ������������Ƥ֬�ٵķ��ڣ�����������������Ϻ��γ�����ŧ�ף����ò������������ƣ����γɾ����������������γɣ����漫��������
�����������ټ�ǿ��ϴ���ֲ��������п����أ����Ƹ�Ⱦ��ȫ����ҩЧ���������ԡ��ڶԷ�����Ⱦ֮������ֻ�г����г�����ֲ�к�ƤƬ�����ܳ����������۶���3�ܻ���������������ȴ��棬��������ֲƤ�����������ȴ�������
6.��������Ѫ ΪС�������������֢֮һ�����߽�DZѪ���ԣ����߿�ŻѪ��
��Ѫ�������ݿˡ���������Ѫ��λ��Ϊ���������κβ�λ������θʮ��ָ���Ӷࡣ��������Ϊ�Ĥ��dz���á����߽���ľ����������ƶ�����������ȫ���������ף������Ϊ��������������˺�1�����ڣ�2��3�ܶ����
(1)�ٴ��ص㼰��ϣ�
���ٴ��ص㣺���������ŻѪ���������߿�����Ѫ�������ݿˡ���
���������ݿ��Ѿ������С�����ԭ��Ѫѹ�½����ϸ����Ѫ�쵰�Ľϴ���Ƚ���ʱ��Ҫ������������Ѫ�Ŀ��ܡ�
�������飺A.θ�����Ͷ���������Ѫ��ϼ�ֵ����B.����ƽƬ�ɼ���ǻ�����������壬��������������ϡ���άθ������θ��ʮ��ָ����һ�ο���ȷ��Ѫ��λ����Ѫ���ʣ�������θ����ֹѪ�����ü��⡢��������ҩֹѪ�������д��������ã�C.ѡ����Ѫ����Ӱ������Ҫ��θ��θ�С�θʮ��ָ��������ϵĤ�϶���ѡ����Ѫ����Ӱ��
(2)���ƣ�һ�����ڿ����ƶ��ܿ��Ʋ����������������Ѫ����������
�ٷ��������ƣ�A.����Ѫ�������˰�������Ҫʱ������ҩ�����Ѫ��Ӧ������Ѫ��Һ��B.�к�θ��ͱ���θ�Ĥ���������������dz���֮ҩ�����������к�θ�ᣬ���б���θ�Ĥ��������ֹѪ���á������涡(��������)����θ��ͱ���θ�Ĥ�����Ӧ�ð�������(������)��������Ȱ���ֹѪ��C.ֹѪҩ��ѡ��ά����K���ӻ��Ұ�(ֹѪ��)�������Ҷ��ѹ�ء����ϰ�ҩ������ø(��ֹѪ)����Ѫø�ȡ���ʹ�ô����Ҷ��0.5U/kg������5%��������Һ250ml�о��Σ�2��/d�����ת�ƺ������4��7�졣
���������ƣ������ڿ����Ʒ�����Ѫ�����ѳ��ֳ�Ѫ���ݿˣ���������Ѫ�����ȶ�Ѫѹ���������Ѫ�ϲ�������Ӧ������������ʽ����θ��ȫ�г���θ�ճ��Ǻϣ����������жϣ���ʱ���е�������ֹѪ������
7.��ˮ�� ��ˮ�ɷ��������˺��κ�ʱ�ڣ���������ݿ��ڣ�����֯ˮ�ף���Һ�������ݿ�ȱ�����йء�
(1)����
����Һ���������˺�ëϸѪ��ͨ�����ߣ���������֯ˮ�ס�ͷ��������������ˣ��ֲ�ѹ��ʹ�Ծ��������ϰ��ɵ�����ʵ��ˮ�ס�
�ڲ�Һ���������˺�������ز�Һ���ر���ಹ��ˮ�֣���������������ε�ˮ�֣����ϸ����Һ����ѹ��Ѫ����Ũ��ϡ�����½�������Ϊά��ϸ������Һ��ѹ��ƽ�⣬ϸ����Һ����ϸ���ڣ���Ѫ����ͨ��Ѫ�������ٶ������¶�ʱ������ϸ��ˮ�ֹ��������ˮ�ס�
��С�������ٷ���δ���죬Ѫ�ܴ���ϸ�����϶�ϳ���С��ˮ�ָ���ת������֯��϶��ϸ���ڡ�
�����ж������ж�ʱ�������ӽ���ϸ������������Ӧ�ݳ�ϸ���⣬ʹ�����ӡ������Ӽ�ˮ�ֽ���ϸ���ڣ�����ˮ�ס�
���������ж�ʱ��CO
2�����ʹѪ������ͨ�����ӣ�ʹһЩ����������絰�Ⱦ���������֯��϶�������ˮ�ס�
��ȱ��������ȱ����������л��ǿ����ϸ���Ʊù��ܽ��ͣ�Na����Cl-��ˮ�ֽ���ϸ���ڣ���ϸ��Ĥ��λ���ά�֣���������ϸ��ˮ�ס�
���ж�����һ����̼���������������͵��º�ϸ��Я�������½�����ʧ��ȱ������ֱ�Ӷ���ϸ������������֯ˮ�ס�
�����������˺ϲ������ˣ������ڳ�Ѫ����Ⱦ�ȣ������л���ң���
����Ѫ֢���͵���Ѫ֢����֢��������Ѫ�ȣ�����ȱ������ϸ��ͨ����ǿ��������ˮ�ס�
(2)�ٴ���������ϣ���Ҫ����Ϊ����֢״��
�����ڶ�Ϊ��˯�����鵭Į����Ӧ�ٶۻ��겻�����鴤������Ż�£������ݿ˻�����������������֢״ʱӦ�ر�ע�⡣
������ָ���ı仯�������ʱ�����
���ɲ��������ȡ������������������Ѫѹ�����߿�����ˮ��������������ϸ�������ʿ졢���롢��������������̾��ʽ�����������ͣ��Ѫѹ�½���Ӧ�������Ŀ��ܡ�
��ͫ�ı䣺��ʾ�Ը���������ѹ������˫��ͫ��ɢ����С��仯������
(3)���ƣ�
��
��ˮ�Ʒ�����ˮ��һ����ϣ�Ӧ��
��ˮ���ƣ���Ӧע��������˲��˽�Ѫ�������������
��ˮ������
��ˮ���ƣ�ʹ�ݿ�ʱ��Һ�����ڵ��Ŷ�������ˮ�ס�A.�������������20%��¶����25%ɽ�洼������0.5��1g/(kg����)��2��4��/d��Ҳ�ɸ���50%��������Һ��B.25%��Ѫ�����ע��ֱ�Ӳ���Ѫ����Ѹ�����Ѫ��������ѹ�������ϴ�ʱ������
��ˮ���ã���������ˮ�װ�͵���Ѫ֢�ߡ�C.��������������֢״�ġ�ˮ�ж�����Ѫ���Ƶ���120mmol/L�ɸ���2.5%��5%(����3%)������ˮ��һ������5��10ml/kg����ʼ�ȸ�1/3��1/2����Ȼ���ٸ�����־���ķι��ܺ�Ѫ��Na
�����������ÿ��������12ml�����ѪNa
��10mmol/L��D.�������������ף�����1��2mg/(kg����)�������Ӧ�ã�����Эͬ������ѹ�����������������E.
��ˮ�Ʒ�ͬʱҪ����Һ������ˮ�����롣
��ˮ�����У�Ӧע���������ʺ�ˮ��ƽ�⡣�������ݿ�ʱ��Ӧ�Ⱦ����ݿˡ��ϲ���������˥�ߣ�Ҫ����Һ�����������˲���������������м��������á����Ĺ��ܲ�ȫ�ߣ����������������������Ӧ�����ס���������ȡ������������ָ��������ٴ�֢״���ƺɼ�����ȥ
��ˮ�����Է�������������
�ڲ������ƣ�Ӧ�����ݿˡ����ж���ȱ������Ⱦ��ˮ����ʼ������ж��Ȳ���
�ۼ������ƣ����Խ���ëϸѪ��ͨ�ԣ��ָ�Ѫ�����ϼ���������ͨ�����ƴ����Ҷ���ڿ������أ��ﵽ������ˮ��Ŀ�ģ���
��ˮ����ҩ���Ӧ��ʱЧ�����ѡ����õ�������1��2.5mg/�Σ�1��2��/d��ע��ע�����⻯�ɵ���5��10mg/kg���ط�2�ξ��Ρ�
�ܱ��ֺ�����ͨ���;���ȱ���������������ߣ�����������ܻ������п����ǵ��ܸ������ι����ϰ����к���������������������ȱ������Ѫ��ͨ�ԡ�
��Ӧ�ôٽ�ϸ����лҩ����ƺ�ά����ϸ����л���ɸ���ά���أ�ATP��ϸ��ɫ��C�������ǵȡ�
��֢�������緳��鴤����ֹʹҩ�����ð��������ͱ�����(³������)����Ҫʱ�趬�ߺϼ������ȸ����������µȡ�
ʵ���Ҽ�飺С������ŧ��֢ʵ���Ҽ�飺
1.��ϸ�����߽�������(20��30)��109/L�߶�����������Եĺ�����������ʱ��ϸ������������������ʾ����Σ���⣬���������ܷ������������Ը˾�ŧ��֢��
2.Ѫ�������������ԣ�����������ʱ��Ϻͽ����������ٴ�����Ϊ�����ݡ�
3.С��ͭ�̼ٵ�����ŧ��֢ʱ�ɳ������鵰����
4.������������ң������ж�����Ѫ�ء�
��ˮ�������ܸı䣬���ص����ӣ�������������������ʽ��͡�
����������飺
��ϣ�
1.С������������� С����������Ĺ��Ʒ����Ǹ���С�����������ص���������ص���ͷ���ȶ̡���������ص���ƶ��Ĺ�ʽ��������-���Ϸ����й��ŷַ���
(1)��-���Ϸ�(��5)��
�˷���Ͼ�ȷ����Ӧ��ʱ������������䡣�˷����Ի����ŷַ�Ϊ�����ģ�Ŀǰ����㷺Ӧ�á�
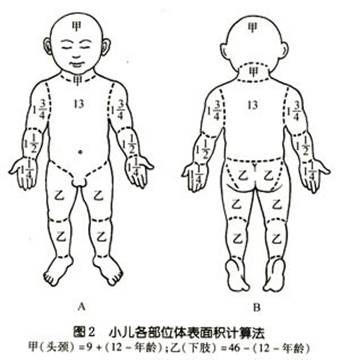
(2)�й��¾ŷַ���1963�������ҽ��ѧ��111��С���ĸ�����������ֽ�ͷ�������ʵ�⣬����ʵ���������˼��Բ�����˵ľŷַ�����������˷�����˾ŷַ�������֮������֮ͬ����С��ͷ������ԽС��ͷ����������ռ����Խ��С��ͷ�澱������(%)��9��(12�D����)������֫�϶̣�����ԽС����ҲԽ�̣���������֫(���β�)������(%)��46�D(12�D����)��˫��֫(%)��2��9������(%)��3��9(������1%)������λ������ռȫ���������İٷ���ͼ2��ʾ��
�й������ž�159ҽԺ�ⶨ90��С������������λ�İٷֱ����6��ʾ��
(3)���Ʒ����������ͬ������С���ֵ�5ָ��£Ϊ����������1%��
2.С���������س̶ȵķ��� ���ڽ��������ϵ��ص㣬С�����˵��ݿˡ�ŧ��֢�ķ����������������ͬ�����С���������س̶ȵķ����Ҳ����˲���ȫ��ͬ��
(1)С���������س̶ȷ���������7��ʾ(1970��ȫ�����˻���ͨ��)��
���⣬����������֮һ�ߣ������������15%�������ض����˷�Χ����ȫ��������ػ������ݿ��ߣ��������ش��˻�ϲ��л�ѧҩ���ж��ߣ����ضȺ����������ߣ���Ӥ��ͷ�沿���˳���5%�ߡ�
(2)������ҽ��ѧ�����о������෨������ͳ�Ʒ���������֣�С�����������10%���£�10%��29%��30%��49%����50%�ߵ��ݿ˷����ʡ�ŧ��֢�����ʼ������ʾ������ԵĽ����Ա仯��ÿ��֮��Ҳ���������졣���������෨�������£������������10%����Ϊ������ˣ�10%��29%Ϊ�ж����ˣ�30%��49%Ϊ�ض����ˣ�50%��������Ϊ�������ˡ�
���ݷ����������С������סԺ���������£��������������10%�����������������������ߣ������ⲿλ�����ߣ����澱�������������������ֺ��������ߣ���
����������
��ѧ�������ߺϲ��ж��ߣ������˺ϲ����������ߣ�����38�������ߡ�




 ���в�ѧ
���в�ѧ
 ����
����
 ��������
��������
 �ٴ�����
�ٴ�����
 ����֢
����֢
 ʵ���Ҽ��
ʵ���Ҽ��
 �����������
�����������
 ���
���


 �������
�������
 ����
����

 Ԥ��
Ԥ��
 Ԥ��
Ԥ��